Desde que comenzó la epidemia de VIH en los ochenta, más de 70 millones de personas se han infectado con el virus del VIH y unos 35 millones han muerto, según datos de la Organización Mundial de la Salud (OMS). A propósito del Día Mundial para la Lucha Contra el Sida, que celebra su 30 aniversario, el Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (Onusida) marca el acento en la necesidad de que las personas conozcan su estado serológico respecto del VIH y su carga vírica, con el lema Conoce tu estado.
El informe Knowledge is power, presentado en noviembre por Onusida, revela que un mejor acceso de las personas seropositivas a las pruebas del VIH y a la terapia. En 2017, tres cuartas partes de las personas que vivían con el virus (75 por ciento) conocían su estado, frente a los dos tercios (67 por ciento) de 2015. Asimismo, 21,7 millones de personas seropositivas (59 por ciento) tuvieron acceso a la terapia antirretroviral, lo cual supone un aumento con respecto a los 17,2 millones de 2015. No obstante, el informe muestra que 9,4 millones de personas VIH-positivas todavía no conocen su estado serológico, por lo que deben someterse con urgencia a los servicios de prueba y tratamiento.
El VIH en cifras
– 35 millones de personas han muerto desde que se inició la epidemia de VIH
-37 millones de personas viven con al infección
-El 75% de las personas con VIH en el mundo conocen su estado serologico
-9,4 millones de personas desconocen que están infectadas
-En los países de África occidental y central se producen casi el 30% de las muertes y el 21% de las nuevas infecciones
-El número de personas con VIH mayores de 50 años ha crecido en España casi un 40% de 2012 a 2017.
El VIH en España
En la actualidad 37 millones de personas viven con VIH en el mundo y 22 millones están en terapia con antirretrovirales. Según han explicado a DM Javier de la Torre y Marisa Montes, portavoces de la Junta Directiva de Gesida, la incidencia del VIH en España se encuentra estable con unas 3.400 nuevas infecciones por año. “En concreto, en 2017 se notificaron 3.381 casos. En España viven entre 130.000 y 160.000 personas infectadas por el VIH de las cuales el 18 por ciento desconocen que lo están. Además, de los nuevos casos anuales un 46 por ciento son diagnósticos tardíos”.
El 85 por ciento de los nuevos diagnósticos en España son hombres de los cuales más de la mitad son hombres que tienen sexo con hombres, con una edad media de 35 años.
El diagnóstico precoz de la patología pasa, como no puede ser de otra manera, por realizar cuanto antes la prueba que analiza el estado serológico del paciente. Para facilitarlo, De la Torre y Montes sugieren realizar medidas como la dispensación del autotest de diagnóstico en oficinas de farmacia sin necesidad de receta, “que ha favorecido un acceso más sencillo e incluso anónimo a una prueba para detectar el VIH. También sería beneficioso implantar programas institucionales y privados de concienciación. Algunos expertos incluso proponen realizar el test VIH universal a todas aquellas personas que se realicen un análisis de sangre”. Además, desde Gesida recomiendan “la realización de la prueba alguna vez en todas las personas sexualmente activas y especialmente en los colectivos de hombres que tienen sexo con hombres. También a todas las mujeres embarazadas al diagnóstico y al final de la gestación”.
Un correcto abordaje y adherencia a la terapia antirretroviral es el camino para que la carga viral del VIH se convierta en indetectable y, por tanto, en intrasmisible
De la Torre y Montes han hecho hincapié en que el VIH sólo es transmisible por aquéllas personas que desconocen su estado seropositivo o por aquéllas que conociéndolo no están en tratamiento con la terapia antirretroviral. De hecho, la literatura científica avala que los pacientes que hacen un uso correcto de la terapia y alcanzan una carga viral indetectable no son transmisoras del VIH.

¿Quién debe realizar la prueba del VIH?
-Todas las personas que lo soliciten.
-la mujer está, o piensa quedarse embarazada.
-Ante cualquier sospecha de una exposición de riesgo por relaciones sexuales con pareja VIH o que desconoce si tiene VIH.
-Si se ha padecido alguna infección de transmisión sexual: gonococia, sífilis, clamidias…
-Si se tiene una pareja estable y quiere dejarse de usar el preservativo en las relaciones sexuales.
-Si se procede de algún país de alta prevalencia de VIH (% persona infectadas en la población >1%).
-Si se han tenido relaciones sexuales sin protección con personas de países de alta prevalencia.
-Si se consumen o se han consumido drogas, inyectadas o no (también sus parejas sexuales).
-Los hombres que mantiene relaciones sexuales con hombres (HSH).
-Si se ejerce la prostitución (mujeres, hombres y transexuales). También sus clientes.
-Si se ha sufrido una agresión sexual.
-Si se presentan signos o síntomas que puedan ser debidos a la infección por VIH.
En cuanto a la viabilidad y utilidad de realizar un cribado de VIH en determinados grupos de riesgo, Jorge Del Romero, director del Centro Sanitario Sandoval (Instituto de Investigación Sanitaria San Carlos) y Mar Vera García, especialista del mismo centro, han afirmado en un encuentro digital con los usuarios de Diario Médico, que se muestran de acuerdo en utilizarlo “evaluando previamente indicadores clínicos y conductuales asociados a las ITS/VIH. Es necesario tratar de facilitar un consejo preventivo personalizado, en función de lo que cuente el paciente. En un estudio realizado en España en Centros de Atención Primaria, realizado por el equipo de Santiago Moreno, del Hospital Ramón y Cajal, se concluyó que la prevalencia del VIH en población general reforzaba la eficacia de esta medida porque permitía identificar la infección oculta por el VIH”.
‘Chemsex’ y prácticas de riesgo
El aumento de la práctica de chemsex –que se define como la combinación de relaciones sexuales con el uso de determinadas drogas ilegales o sin receta para facilitar, potenciar y prolongar el encuentro sexual-, que llegó hace una década a España, es un hecho. En ella participan fundamentalmente hombres españoles que tienen sexo con hombre, con una mediana de edad de 35 años, y que viven en grandes núcleos urbanos, y utilizan aplicaciones móviles para los encuentros sexuales. A propósito de este fenómeno, De la Torre y Montes han recordado que “el estudio U-Sex Study, realizado hace dos años en 22 hospitales de la comunidad de Madrid, ya constató que en torno al 37 por ciento de las personas con VIH positivo consultadas reconocían haber consumido drogas (entre las que destacaban poppers, cannabis, cocaína o LSD) en entornos sexuales. Otro estudio, realizado por Madrid Positivo, elevaba ese porcentaje al 57 por ciento”. Este fenómeno ha llevado a múltiples colectivos implicados en la lucha contra el VIH -entre los que se encuentra Gesida-“ a alertar sobre el devastador efecto que tiene esta conducta de riesgo, tanto como foco de nuevos casos al estar relacionada su práctica con relaciones de alto riesgo, así como por la repercusión clínica, debido a las interacciones, en aquellos pacientes que se encuentran con terapia antirretroviral”.
Los colectivos implicados en la lucha contra el VIH alertan del efecto desvastador del ‘chemsex’ en nuevas infecciones y en la repercusión clínica de los tratados
Envejecimiento del paciente con VIH, nuevo reto en el abordaje
El número de personas con VIH mayores de 50 años ha crecido en España casi un 40 por ciento (del 7,5 hasta el 46,5 por ciento) en apenas tres lustros (de 2002 a 2017), consecuencia directa de la mejora de la eficacia del tratamiento antirretroviral, que ha permitido que las personas infectadas hayan aumentado su expectativa de vida hasta llegar a ser casi similar a la de la población general. “El aumento de la esperanza de vida de las personas con VIH ha llevado aparejada un incremento de las comorbilidades no relacionadas con el sida como son las enfermedades cardiovasculares, la enfermedad renal o la diabetes, entre otras”, han concluido De la Torre y Montes.
MSF alerta de que las muertes por VIH apenas han disminuido
En 2017, casi un millón de personas murieron a causa del VIH. Las cifras globales de muertes por esta enfermedad apenas han disminuido en los últimos años, ha alertado Médicos Sin Fronteras (MSF). Según asegura Florence Anam, responsable de incidencia sobre VIH de MSF, “el objetivo global de 150.000 muertes menos al año se cierne en el horizonte como un espejismo”.
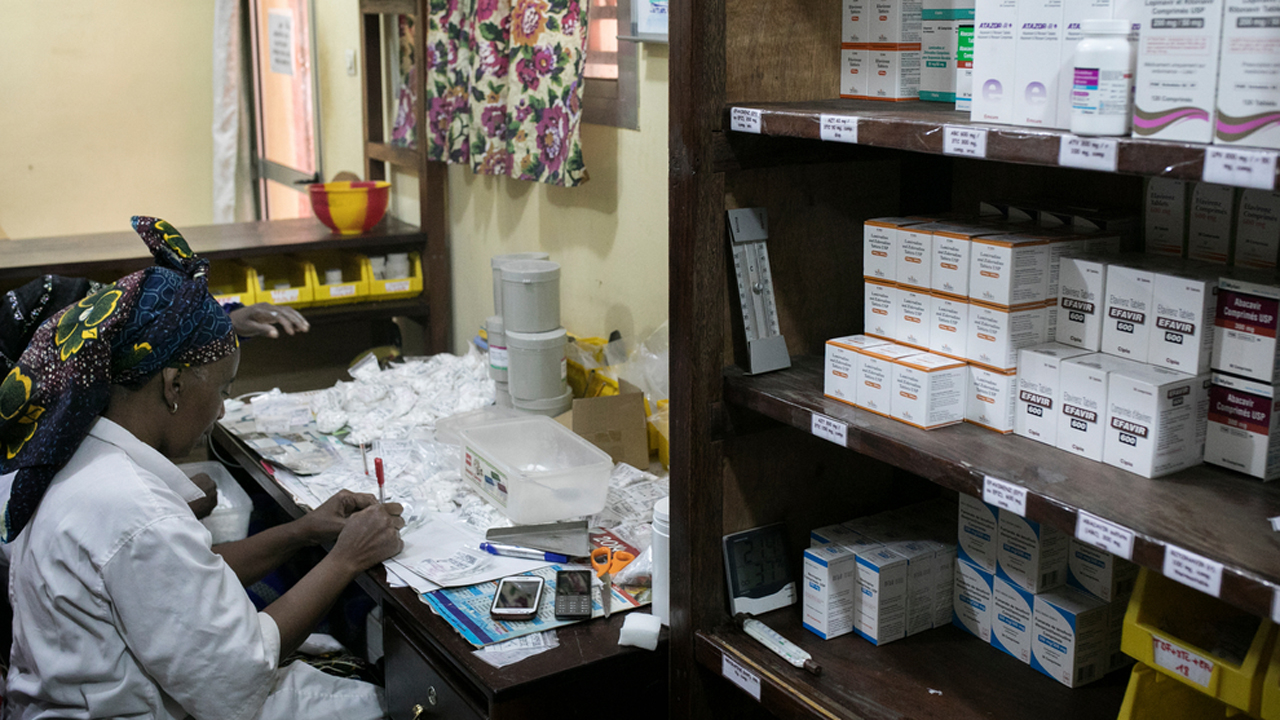
Suministros de antirretrovirales en la farmacia apoyada por MSF en el Centro de Salud de Matam, en Conackry, Guinea.
Hoy en día, entre el 30 y el 40 por ciento de las personas con VIH inician su tratamiento en fases muy avanzadas de y con niveles de inmunidad muy bajos. En gran parte de África Subsahariana, entre el 25 y el 30 por ciento de los pacientes de MSF mueren a las 48 horas de llegar a los hospitales de la organización o a los que esta apoya.
Los países de África occidental y central, donde se produce casi el 30 por ciento de las muertes relacionadas con el VIH y el 21 por ciento de las nuevas infecciones (370.000 en 2017), deben hacer frente a una gran falta de fondos: los recursos necesarios para la estrategia de ‘aceleración’ prevista (fast-track) son un 81 por ciento mayores que los fondos que había disponibles en 2017, según recoge el informe de MSF Declive del tratamiento a la vista. Racionamiento de la respuesta al VIH a la sombra del éxito.
Según MSF, la diferencia entre lo que ocurre ahora y lo que ocurría hace treinta años es que hoy muchas de las personas que acuden a los centros de la ONG ya conocen su estado y están en tratamiento con antirretrovirales. Sin embargo, este tratamiento se ve interrumpido debido a innumerables obstáculos como la falta de diagnóstico cuando el tratamiento falla o la falta de antirretrovirales de segunda y tercera línea. O casos incluso peores en los que el paciente sucumbe a enfermedades prevenibles y tratables como tuberculosis, infecciones bacterianas, meningitis criptocócica, toxoplasmosis y neumonía por pneumocystis.
Donaciones internacionales y versiones pediátricas de la terapia
Según exige MSF, Onusida debe arrojar luz sobre estas brechas y liderar la movilización de donantes internacionales donde se necesitan recursos adicionales. “En los países que dependen en gran medida de la financiación de los donantes, específicamente para los antirretrovirales, el déficit de financiación internacional para el VIH y la reducción del tratamiento parecen inminentes en el momento más crucial. Hoy una nueva generación corre el riesgo de perderse a medida que los donantes se retiran”, ha explicado Anam.
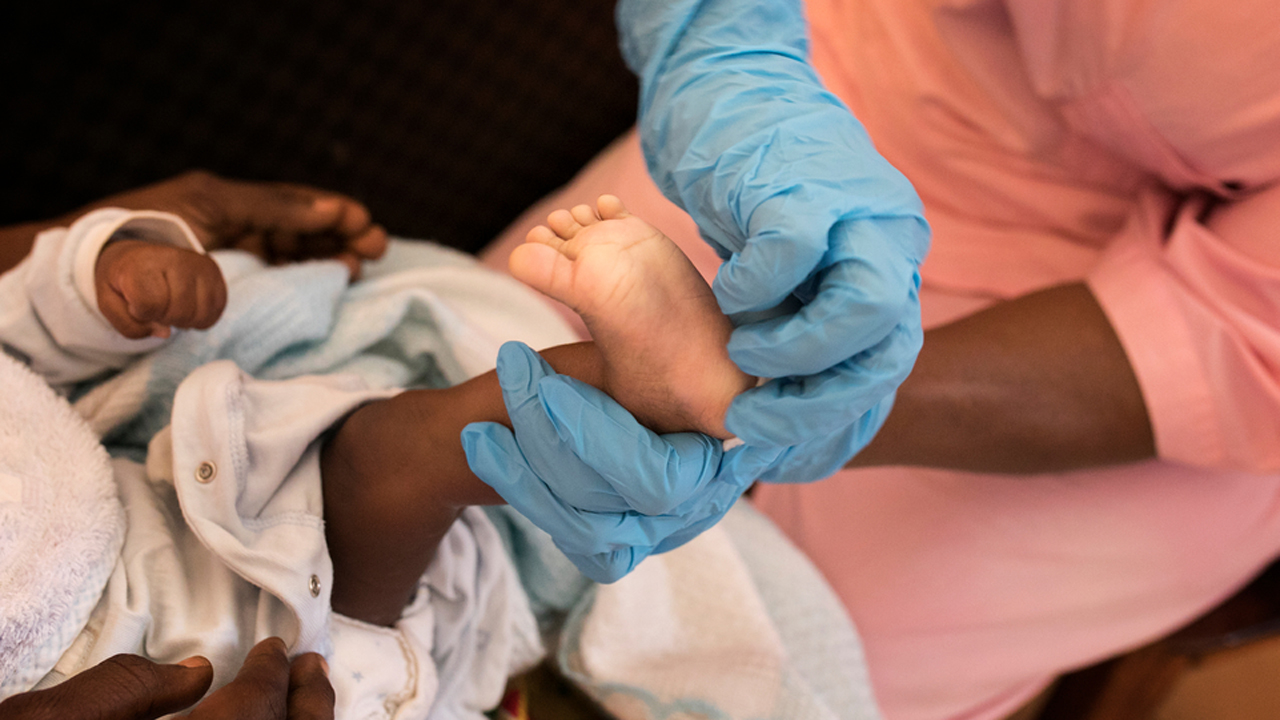
MSF también ha llamado la atención sobre la falta de disponibilidad de las versiones pediátricas de los antirretrovirales en los países en vías de desarrollo.
“Las corporaciones farmacéuticas simplemente no consideran que los niños con VIH sean una prioridad, y esto nos obliga a utilizar tratamientos más antiguos y menos eficientes, haciendo que sea más difícil seguir con la medicación”, ha explicado David Maman, coordinador médico de MSF en Malawi. “Aunque puede ser peor, el aumento de la resistencia a los medicamentos existentes en África subsahariana significa que los tratamientos más antiguos podrían dejar de ser efectivos en bebés y niños. ¿Por cuánto tiempo tendrán que seguir sufriendo o muriendo los niños con VIH debido a la indiferencia?”.
The post Día Mundial del Sida: En España se producen 3.400 nuevas infecciones por VIH al año appeared first on Diariomedico.com.
via Noticias de diariomedico.... https://ift.tt/2zApVXQ