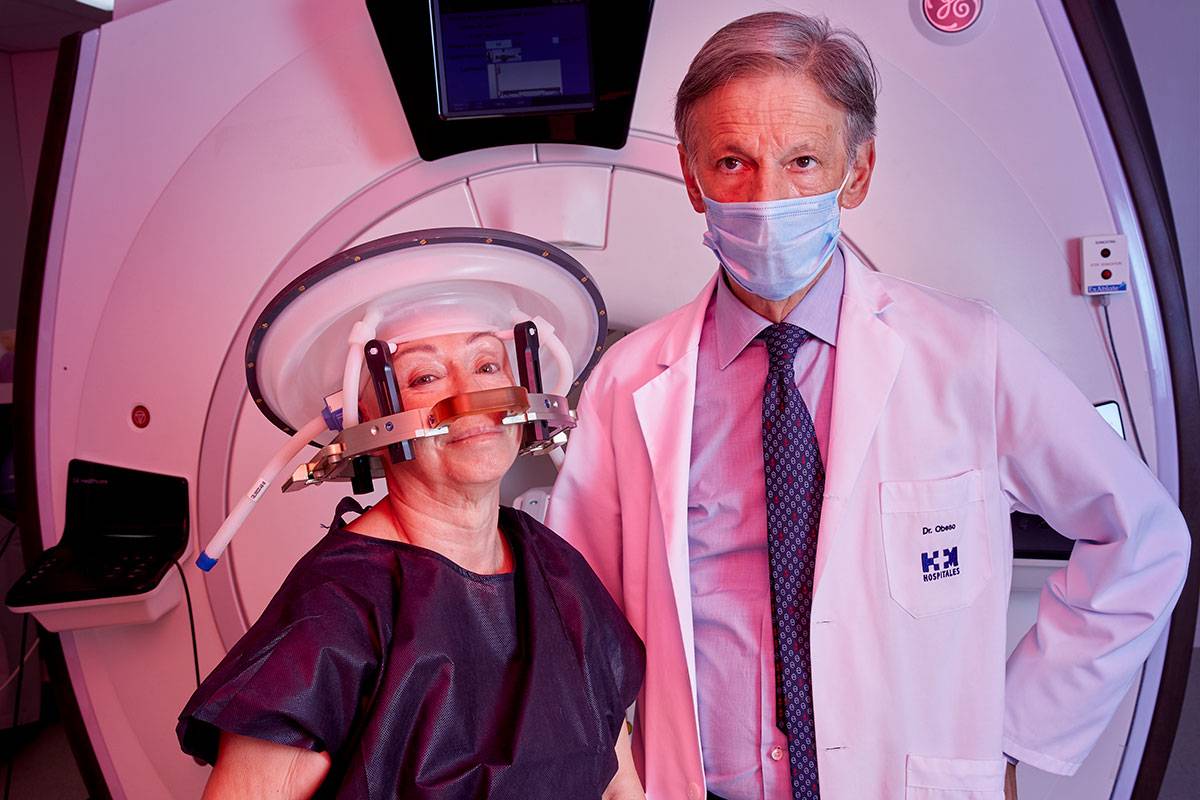
El director de uno de los centros de investigación en neurociencia con más proyección internacional, pionero en el estudio de la patogénesis y tratamiento de la enfermedad de Parkinson, tiene su despacho en un centro hospitalario en el municipio madrileño de Móstoles.
Nada más entrar, la vista se va inevitablemente hacia una repisa llena de tazas, de las que se encuentran como souvenir en ciudades de todo el mundo. "Me compro una en cada ciudad donde imparto una conferencia, y según me haya salido, la cojo más llamativa o más modesta", comenta José A. Obeso. Cuesta creer que a este sabio le pueda salir mal alguna charla. Una mirada más atenta a la habitación capta la foto en blanco y negro de David Marsden, profesor de Neurología en el Hospital King's College, de Londres, gran contribuidor a entender los trastornos del movimiento, y con el que Obeso se formó en esos trastornos y en la enfermedad de Parkinson, cuando era un joven especialista en Neurología y Neurofisiología.
Hoy, el profesor Obeso dirige el Centro Integral de Neurociencias HM CINAC Madrid, ubicado en el Hospital Universitario HM Puerta del Sur de Móstoles. Combina la investigación experimental y traslacional con los estudios clínicos. Con seis años de andadura, este equipo médico y científico es pionero en tratamientos que utilizan una técnica de ultrasonidos para eliminar síntomas motores de la enfermedad de Parkinson (el temblor, la rigidez y acinesia) y el temblor esencial.
Día Mundial
En España, más de 150.000 personas padecen la enfermedad de Parkinson, a la que hoy, 11 de abril, se dedica el Día Mundial. La Sociedad Española de Neurología (SEN) recuerda que aunque el mayor factor de riesgo es la edad –un 2% de las personas por encima de 65 años y un 4% de los mayores de 85 sufren Parkinson en España, según estimaciones de la sociedad científica– no es una enfermedad exclusiva de las personas mayores. Hay casos en los que aparece en la infancia o en la adolescencia y un 15% de los nuevos pacientes que se diagnostican cada año se corresponden a menores de 50 años.
"Habrán sido pocos, pero con seguridad, en Atapuerca ya había alguna persona parkinsoniana", dice Obeso sobre la posibilidad de un inicio temprano de esta enfermedad. "Y estas personas se morirían. Biológicamente hablando, si no te mueves, estás muerto".
Por suerte, la esperanza de vida ha aumentado desde que habitábamos cuevas en la sierra burgalesa, y gracias a los avances médicos, la enfermedad de Parkinson se ha convertido en un proceso que, en general, no tiene por qué ser altamente invalidante a lo largo de los años. “Se envejece con la enfermedad. La evolución puede controlarse en muchos pacientes razonablemente bien. Esto es un gran logro”. El problema, o el reto para los estudiosos de esta enfermedad, es que el envejecimiento se suma a la degeneración en una suerte de sinergia negativa. “Es una tormenta perfecta: la enfermedad de Parkinson aparece en una edad avanzada, en torno a los 70 años, cuando a menudo se está sumando las comorbilidades propias del envejecimiento (hipercolesterolemia, hipertensión, diabetes, obesidad, sedentarismo, tabaquismo) que condiciona una patología vascular crónica”.
A sus pacientes recién diagnosticados que están en torno a los 60 años ("la mediana de inicio de la enfermedad Parkinson es 62"), este médico les recomienda que "se afanen en reducir el impacto del envejecimiento". Ya saben, poniéndose en buena forma física, manteniéndose activo y evitando los factores de riesgo que todos conocemos.
Siempre es mejor actuar cuanto antes en un proceso degenerativo. El mal de Parkinson se caracteriza por la pérdida de neuronas que producen dopamina, y que está detrás de síntomas clásicos en el movimiento y en la postura. Con signos de esa índole "suele alcanzarse el diagnóstico precoz; de hecho, en un reciente estudio que hemos publicado sobre 25 pacientes cuyos primeros síntomas indicaban una alteración de la dopamina focalizada en partes concretas del cerebro, el promedio desde que empiezan a notar algo (puede ser un ligero temblor en uno de los lados del cuerpo; cierta torpeza al usar el ratón del ordenador; empezar a arrastrar la pierna) hasta que se les diagnostica es de seis meses”.
Pero no siempre es tan fácil. Puede empezar con muchos tipos de síntomas; en las personas de más edad, con caídas o un deterioro cognitivo. También pueden aparecer en un primer momento los trastornos del sueño, alteraciones gastrointestinales y algunas sensoriales, como la pérdida de olfato. "En esos casos, cuando en la enfermedad intervienen más factores, la detección puede tardar más".
Los pacientes que consultan al equipo del doctor Obeso llegan de todas partes, pero casi todos se pueden englobar en tres perfiles: pueden ser personas que llevan muchos años con la enfermedad, cuando los tratamientos empiezan a quedarse cortos; otros acuden con una enfermedad compleja, que muchas veces ni siquiera es Parkinson, sino otro tipo de neuropatología, y también están las personas más jóvenes, que acaban de recibir el diagnóstico, en busca de una confirmación y del futuro.
En ese futuro, que este equipo de médicos y científicos ha contribuido a hacer presente, se encuentra la opción terapéutica del HIFU. No es una técnica que deba recibir todo paciente parkinsoniano, pues tiene indicaciones muy concretas, pero su seguridad y eficacia está demostrada.
Temblor esencial
La técnica HIFU se utiliza de forma más frecuente en el control del temblor esencial, un trastorno del movimiento que afecta a manos, cabeza, voz y piernas y que hace que las personas que lo padecen pierdan la habilidad de realizar tareas tan simples como conducir y escribir un email. Cuando el temblor esencial resulta incapacitante, el HIFU puede actuar sobre el tálamo cerebral, aportando una solución frente a la ausencia de un tratamiento farmacológico eficaz.
En la enfermedad de Parkinson, los ultrasonidos HIFU se dirigen al núcleo subtalámico del cerebro. Esa diana va más allá del control del temblor parkinsoniano; de hecho, el síntoma que resulta más incapacitante es la lentitud, la torpeza. Los expertos suelen decir que la EP es una enfermedad de la velocidad; “el paciente se siente siempre fuera de la marca, que va un paso por detrás”. La pérdida de dopamina en determinadas zonas cerebrales genera un desarreglo que trasciende a diferentes circuitos neuronales, “impide que otras neuronas funcionen de manera normal. Con la experimentación, hemos descubierto que se puede interferir en esa alteración en ciertos puntos, y uno de los más importantes es el núcleo subtalámico. Por eso, actuar sobre esta diana consigue más que la corrección del temblor”.
Homúnculo
La aplicación del HIFU en la enfermedad neurológica es posible gracias al desarrollo en las últimas décadas de la resonancia magnética funcional (RMf), una técnica de imagen que básicamente escanea el cerebro de una persona mientras está realizando tareas concretas. También bebe de un concepto más antiguo, encarnado por un hombrecillo deforme al que los especialistas conocen como homúnculo. “La región de la corteza lateral está llena con neuronas que se dedican a la mano, al antebrazo, al pie, a la cara… puedes distinguir literalmente a qué se dedica cada una de las neuronas, y eso también ocurre en los circuitos motores que se encuentran en las estructuras subcorticales”, explica el profesor Obeso. Hace casi un siglo, el neurocirujano Wilder Penfield se encargó de que las diversas funciones motoras y sensoriales de las neuronas de la corteza cerebral quedaran plasmadas en el dibujo de un hombre, un tanto grotesco, pues en comparación con el tronco del cuerpo, exhibía manos y pies enormes, reflejo de un mayor número de neuronas implicadas en esas partes.
El concepto del homúnculo continúa de forma mucho menos rudimentaria con las modernas técnicas de imagen, como la resonancia magnética (RM) y la tomografía por emisión de positrones (PET). Con ayuda de esas imágenes, un equipo multidisciplinar analiza en detalle el caso de cada paciente que va a recibir un tratamiento mediante HIFU.
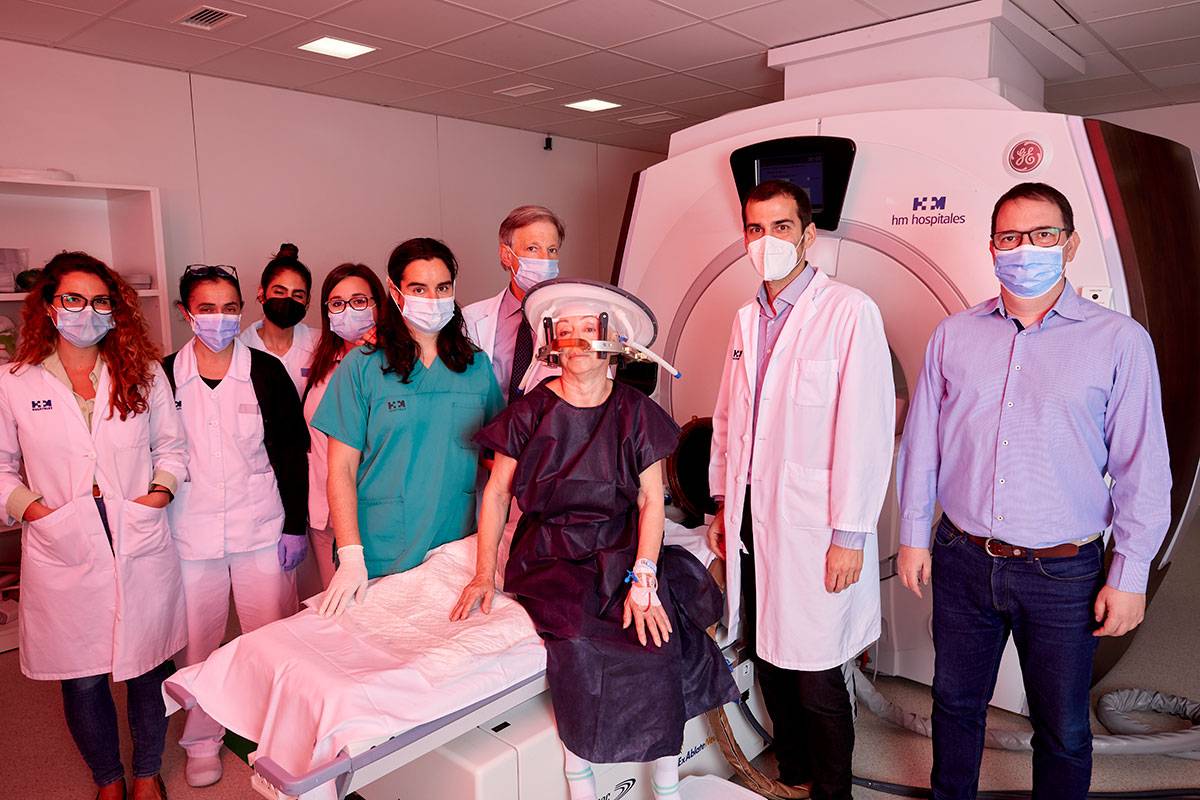
En la sesión clínica a la que asistimos participan la neurocirujana Marta del Álamo, el neurólogo Raúl Martínez y el físico médico Rafael Rodríguez Rojas, entre otros especialistas. Juntos planifican la intervención y fijan los objetivos clínicos. “Esto es un trabajo de equipo”, recalca Obeso. Y se hace evidente al observar el tratamiento en acción. Varios especialistas, enfermeras y técnicos preparan al paciente y a los dispositivos que intervienen en la técnica.
El físico ajusta la mira telescópica de esta arma terapéutica para asegurar que los 1.024 haces de ultrasonidos de alta frecuencia se dirigen hacia la diana, no más de 150-200 milímetros cúbicos en el núcleo subtalámico, en el interior del cerebro. Llegarán en torno a un millar de haces de ultrasonidos, lanzados desde un aparatoso casco colocado en la cabeza del paciente, por el que tiene que correr agua (sirve como conductor y para evitar un exceso de calor).
Todo el proceso se controla con la máquina de RM, que asegura en tiempo real que se está alcanzado la zona elegida, así como la temperatura (entre 55 y 60 ºC) y el tiempo la exactitud del proceso. La supervisión de neurólogos y neurocirujanos en varios momentos del tratamiento confirma si el efecto sobre los síntomas es el adecuado. En total, dependiendo de cada caso, el procedimiento dura alrededor de tres horas –aún menos para tratar el temblor esencial-, tras las cuales “el paciente podría irse perfectamente a su casa”, asegura el especialista.
“La gran ventaja del HIFU es que no es una cirugía, por más que se asimile al mundo quirúrgico y se hable de operación, porque no hay penetración, no hay sangre”.
HM CINAC realizó el primer procedimiento con HIFU en 2015 en una paciente con temblor esencial, y en diciembre de 2017 se convirtió en el primer centro a nivel mundial en revertir las manifestaciones motoras de la enferrmedad de Parkinson con este abordaje, según se publicó en The Lancet Neurology. Y hace unos meses, en la revista médica The New England Journal of Medicine este equipo aportó evidencia de primer grado sobre la seguridad y eficacia de la subtalamotomía por HIFU para las manifestaciones motoras en Parkinson. Fuera de estos ensayos, los resultados de la técnica son “altamente satisfactorios” a juicio de Obeso, quien destaca que la mayoría de los pacientes están muy satisfechos. “A penas tenemos un 5% de recidivas, de forma que si la técnica se efectúa correctamente, es difícil que el síntoma que hemos corregido vuelva, y los efectos secundarios son leves y remiten al poco tiempo”.
El ensayo en NEJM de este grupo español ha supuesto un respaldo internacional para la incorporación del HIFU al arsenal terapéutico en ciertos casos Parkinson, pero aún es una técnica joven, "que estamos perfeccionando". Ahora se encuentran inmersos en un nuevo estudio, Early Focus, que quiere demostrar las ventajas de la administración del HIFU en fases iniciales de la enfermedad, cuando el paciente aún se controla de forma aceptable con medicamentos.
El siguiente sueño por cumplir
El neurólogo explica su próximo sueño sobre las imágenes de un PET cerebral. Hay cierta familiaridad en esas fotos del interior del cerebro: una especie de mariposa con las alas extendidas, coloreadas por la presencia o ausencia del neurotransmisor. Como ante un cuadro, donde el profano solo ve formas y colores, el experto interpreta el rastro de la enfermedad. "Con esta prueba podemos cuantificar el grado de anomalía en el cerebro, a qué distancia está de la normalidad: en rojo, se muestra la afección en el putamen, en un lado, mientras que en el otro, el déficit no llega al umbral en que aparecen síntomas", apunta.
"Mi sueño para los próximos cinco años es poder tratar a los pacientes cuando están en ese momento, cuando no hay síntomas, para retrasar la evolución de la enfermedad. Esto lo veo factible gracias al LIFU". Son las siglas de los ultrasonidos focales de baja intensidad que permiten, por primera vez de manera reglada, abrir la barrera hematoencefálica, el muro que impide a las sustancias –también a gran parte de los medicamentos– pasar de la sangre al cerebro.

El grupo de Obeso en un estudio que acaba de publicarse en Nature Communications demuestra que el LIFU puede abrir esa barrera en pacientes con enfermedad de Parkinson, de manera segura y reversible. Durante unas 24 a 48 horas, esos ultrasonidos construyen una carretera directa hacia las neuronas. Cualquier tratamiento que se administra normalmente por vía sistémica puede ahora focalizarse en el cerebro, no solo para Parkinson, sino para diferentes enfermedades, desde el mal de Alzheimer o la esclerosis lateral amiotrófica (ELA) a los tumores.
La cuestión que se plantea ahora es si hay tratamientos curativos para estas enfermedades. "Para Parkinson, se están estudiando anticuerpos, pero al administrarse de forma sistémica resulta poco probable que aporten un beneficio considerable; algo que sí podría conseguirse con los ultrasonidos de baja frecuencia", opina Obeso.
El riesgo de que junto a los agentes terapéuticos puedan colarse otras sustancias está ahí, pero "no lo hemos visto en las extensas investigaciones con modelo experimental, ni tampoco en los estudios clínicos preliminares. Seguimos estudiándolo, ahora tenemos en marcha un trabajo en enfermedad de Parkinson con deterioro cognitivo leve".
Es una de las múltiples líneas de investigación de este equipo, que promete hacer públicos más avances dentro de poco. "Se ha conseguido mucho, pero también queda mucho por averiguar sobre esta enfermedad. Sin ir más lejos sobre su origen: ¿Por qué una lesión que aparece en un lado del cuerpo se reproduce de forma simétrica al cabo de los años? Puede haber factores desencadenantes, pero este hecho indica una causa intrínseca. Investigamos para encontrar algún día la respuesta".
via Noticias de diariomedico.... https://ift.tt/3240Fa9


No hay comentarios:
Publicar un comentario