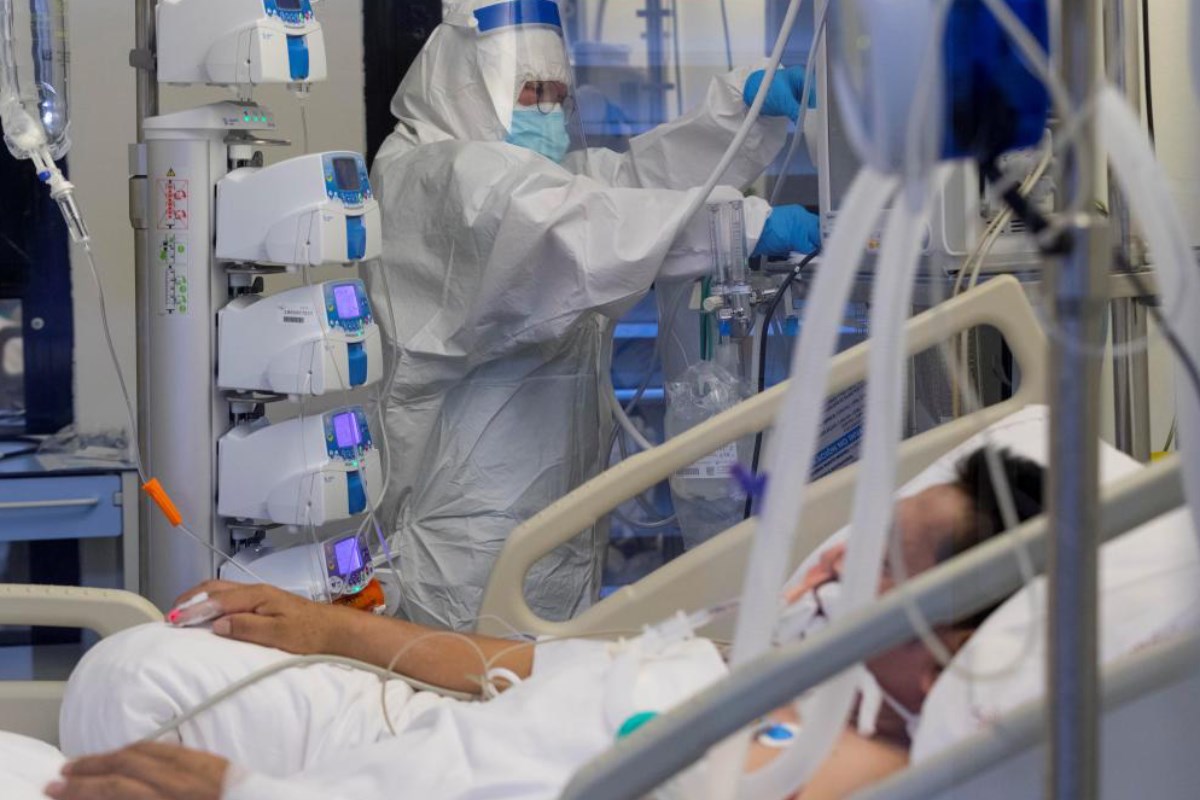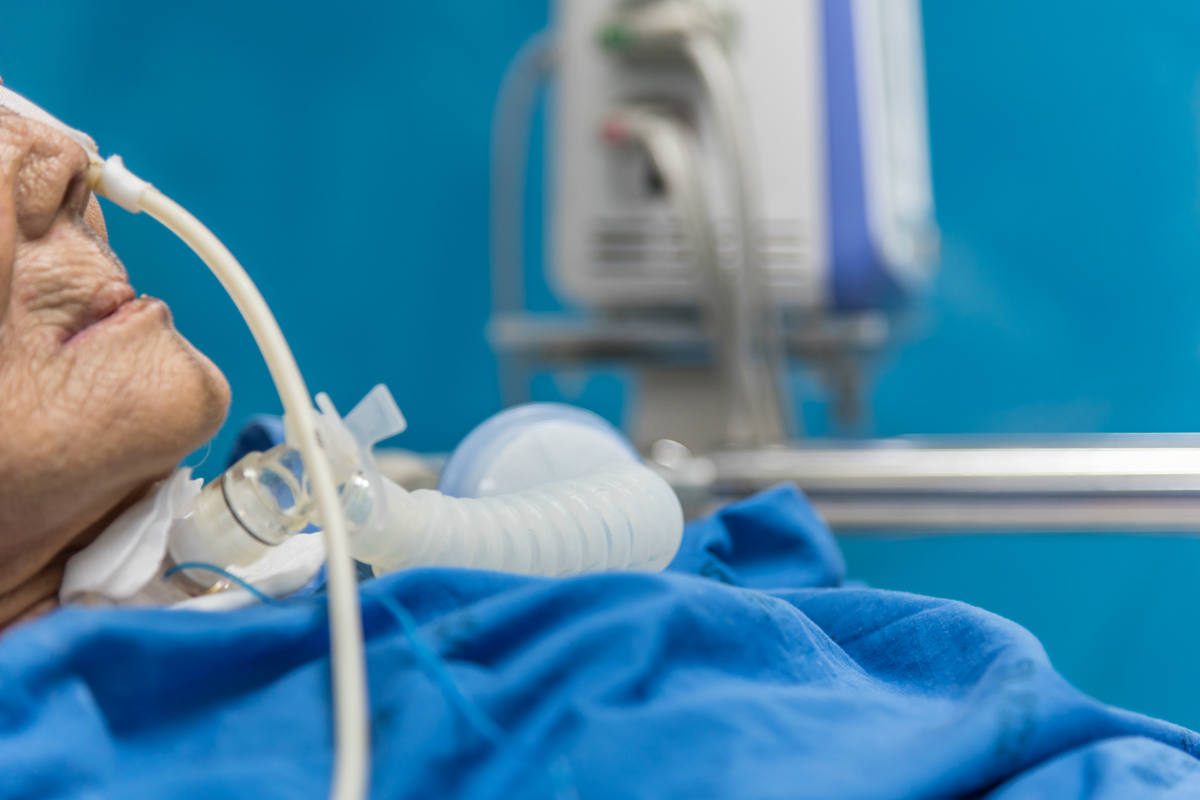
La Sociedad Española de Enfermería Intensiva y Unidades Coronarias (Seeiuc) lleva años reivindicando el reconocimiento de la especialidad en España. Ahora, en esta crisis de salud pública sin precedentes, se está viendo que es más necesaria que nunca, y que hacen falta unos conocimientos y habilidades específicas para trabajar en las UCI y atender al paciente crítico que no se adquieren de manera adecuada en el grado de Enfermería.
Alicia San José, vocal de la Seeiuc, lamenta que enfermeras sin experiencia y sin estar formadas en el ámbito en el que están desempeñando su labor profesional, estén cuidando de los pacientes en todas las especialidades incluidas dentro del saco roto de enfermería médico-quirúrgica, como UCI y Urgencias.
-Pregunta: ¿Cuáles son los problemas (al margen de los que se han visto en esta pandemia) de que no haya suficientes enfermeros especialistas en cuidados intensivos?
-Respuesta: Los pacientes que ingresan en una unidad de cuidados críticos tienen una situación de salud muy grave y requieren cuidados altamente especializados, con personal entrenado específicamente para desarrollar un cuidado de calidad para las condiciones críticas de salud en las que se encuentra. Para ello, hacen falta conocimientos especializados, que solo es posible aprender en meses, mediante formación de posgrado. Ello requiere tiempo, experiencia, adquisición complementaria de conocimientos y acompañamiento de personas más experimentadas.
-P: ¿Cuál sería la ratio ideal enfermero-paciente en UCI y cuál es el actual?
-R: Según el Informe de Estándares y recomendaciones en Unidades de Cuidados Intensivos del Ministerio de Sanidad y Política Social del año 2010 elaborado dentro del marco del Plan de Calidad para el Sistema Nacional de Salud (no se puede encontrar uno más actualizado en la web ministerial), para mejorar la calidad asistencial se han de adecuar los recursos humanos a la necesidades de los servicios sanitarios. Los RRHH necesarios en enfermería se calculan mediante cuantificación de las cargas de trabajo y, según este informe, en una UCI de nivel asistencial III debe haber 1 paciente por enfermera.
En España solo una UCI tiene la ratio aconsejada por el Ministerio de Sanidad: un enfermero por paciente
Sin embargo, según el estudio ASCyD -que se llevó a cabo en 158 UCI de toda España durante 2018- solo 1 unidad (0,6%) cumplía con la ratio 1:1, el 46,8% con la ratio 1:2, el 22,2% con la 1:3, el 2,5%con ratios entre 1:4 y 1:6, y el 27,9% con ratios variables en función del turno. Estos números son impresionantes, ya tan solo una UCI tiene la ratio aconsejada por el propio ministerio. Hay numerosos estudios que revelan que la mortalidad de los pacientes de UCI aumenta cuando la ratio enfermera-paciente aumenta.
-P: ¿Por qué es importante que se reconozca la especialidad de enfermería de cuidados críticos?
-R: La calidad de los cuidados en el paciente crítico implica en muchas ocasiones la diferencia entre su supervivencia o su muerte, y en otros casos la diferencia entre una buena calidad de vida o secuelas graves al salir de la UCI. Una formación adecuada proporciona los conocimientos y aptitudes necesarios al personal de enfermería para poder proporcionar cuidados de calidad no solo al paciente crítico, sino también a su familia.
Es importante diferenciar esta especialidad de otras porque requiere de conocimientos y aptitudes muy diferentes. Los hospitales cubren bajas y vacaciones con enfermeras de la bolsa de trabajo, por lo que las vacaciones se convierten en el periodo más peligroso para ser ingresado en una UCI, porque es muy posible encontrarse con que hay enfermeras sin experiencia cuidando pacientes críticos puesto que provienen de una bolsa de trabajo común. Es muy importante que esta bolsa de trabajo se diferencie de las otras y solo permita acceso a ella si se tiene la especialidad.
"Los hospitales cubren bajas y vacaciones con enfermeras de la bolsa de trabajo, por lo este periodo es el más peligroso para ser ingresado en una UCI"
-P: En esta crisis de salud pública sin precedentes se está viendo, más que nunca, que hace falta la especialidad. ¿Cree que servirá de acicate para desarrollarla?
-R: Es evidente que se necesitan enfermeras especialistas en cuidados críticos, pero no es algo nuevo. La epidemia ha hecho que el público vea la necesidad, pero eso no quiere decir que los políticos lo hayan visto o reconozcan que lo han visto.
Durante la epidemia, muchas asociaciones de enfermería europeas se están movilizando para mejorar la calidad de los cuidados en la UCI, puesto que la epidemia ha puesto en evidencia las carencias que algunos países muestran en relación a la formación, dotación y experiencia de enfermeras en estas unidades. La Federación Europea de asociaciones nacionales de Enfermería ha hecho eco de las recomendaciones de la enfermería italiana de fijar la ratio enfermera-paciente en 1:1 y ante procedimientos de riesgo que requieren elevada concentración, incluso de 2:1. Es un asunto que sobrepasa nuestras fronteras y al que no pueden hacer oídos sordos.
La cantidad de enfermeras especialistas lo define el número de camas de UCI, los turnos a cubrir, las necesidades de formación de nuevas enfermeras, y la ratio, que debe ser 1:1.

-P: ¿Desde cuándo lleva su sociedad científica luchando para que se desarrolle la especialidad? ¿Cuáles son los escollos?
-R: La lucha por la especialidad de cuidados críticos en España está siendo muy larga, pero sobre todo ardua. El decreto 992/1987 creo 7 especialidades de enfermería, pero no hizo mención ninguna a la especialidad de cuidados críticos.
Pero lo peor estaba por llegar, porque el RD 450/2005 incluyó la especialidad de cuidados críticos en la macroespecialidad de enfermería médico-quirúrgica, aún pendiente de desarrollo por parte de la comisión nacional.
El único avance desde entonces consiste en la redacción de los Estándares y Recomendaciones de las Unidades de Cuidados Intensivos, un documento sin carácter normativo desarrollado en 2010 por el Ministerio de Sanidad. Pese a esto, seguimos sin ver la especialidad como algo factible.
La sensación es de frustración total. Hemos de negociar con gobiernos (sea del color que sea), que no quieren escuchar lo que tenemos que decir, aunque se les presenten pruebas irrefutables de la necesidad.
A nivel gubernamental, tan solo consideran importantes los problemas médicos, pero enfermería proporciona cuidado a todos esos pacientes enfermos, somos los que pasamos más tiempo con ellos, conocemos sus necesidades y no hay que olvidar que, sin enfermería, los médicos no podrían hacer su trabajo. Aun así, ni siquiera se ha planteado la creación de una especialidad en cuidados críticos.
- Las matronas se enfrentan a la pandemia con un déficit de especialistas
- Cartas de despedida y TOC sobrevenidos, secuelas psicológicas de la Covid-19
- Enfermería de Salud Mental: “El problema no es la falta de profesionales, sino su nefasta distribución autonómica”
- Covid-19: “Esta pandemia ha abierto los ojos sobre la falta de la especialidad de Urgencias”
-P: Por falta de estímulos laborales, son muchos los profesionales de enfermería que dejan la UCI y se pasan a la investigación y docencia?
-R: El sistema de reconocimiento de la experiencia en el ámbito de enfermería no proporciona alicientes suficientes como para fomentar la formación continua entre los profesionales. En muchos casos, los días de formación tienen que solicitarse en días libres, no se recompensa ni económicamente ni moralmente los años de experiencia y especialización. Cuando accedes a un puesto clínico en los hospitales españoles empiezas como enfermera y, si te jubilas en ese puesto, lo haces con el mismo grado. De hecho, si no fuese por los trienios, también lo harías con la misma paga.
Países como Inglaterra tienen un sistema en el que a medida que vas ganando experiencia en un área determinada, formándote y especializándote, el nivel de clasificación enfermera aumenta y con ello el sueldo, pudiendo llegar a igualar el sueldo de un residente de medicina.
Para acceder a un nivel más alto es necesario demostrar que se han adquirido experiencia, conocimientos, un mayor nivel de responsabilidad y superar un proceso de selección. Esto anima a los profesionales de enfermería a formarse cada vez más, a impartir cuidados de calidad basados en la evidencia y a comprometerse con un mayor desarrollo profesional.
-P: ¿Hay un techo de cristal en España? ¿Qué consecuencias tiene para e SNS?
-R: En España no es que exista un techo de cristal, se trata de un muro muy espeso y que se sostiene justo por encima de donde nos encontramos al salir del grado. Finalmente, los profesionales de enfermería buscan una salida profesional que les satisfaga fuera del ámbito clínico, que tenga mejores horarios, etcétera, y otros se van al extranjero.
Sí que es cierto que uno de los puntos en los que centra el esfuerzo en este plan de calidad es en promover la investigación aplicada a los servicios de salud, pero no sirve de nada invertir dinero en investigación si luego los resultados de esas investigaciones no se tienen en cuenta. Desde los hospitales se anima al personal de enfermería a realizar investigaciones, pero cuando se solicitan días para exponer los resultados en congresos se deniegan y se exigen que se cojan días de asuntos propios. Asimismo, la financiación para que enfermería acuda a los congresos es prácticamente inexistente.
Todo esto significa que enfermeras sin experiencia, sin estar formadas en el ámbito en el que están desempeñando su labor profesional, están cuidando de los pacientes, no solo en UCI, sino en todas las especialidades incluidas dentro del saco roto de enfermería médico-quirúrgica. Significa que no se están realizando investigaciones científicas que demuestren cuál es el mejor cuidado para los pacientes y, lo que es peor, cuando se hacen, no se permite a las enfermeras acudir a congresos para exponer los resultados.
-P: Ha trabajado en UCI del Reino Unido, donde está reconocida la especialidad. ¿Cuál ha sido su experiencia?
-R: Es muy comentado que las enfermeras españolas estamos muy bien valoradas en Europa, y es cierto. Somos resolutivas, eficaces, nuestra formación básica tiene un nivel altísimo y cuando acabamos la carrera estamos, profesionalmente, muy por encima de la mayoría de enfermeras de los países europeos. Sin embargo, no nos movemos de ahí, nos estancamos en el mismo momento que empieza la carrera profesional. Quizás sí, si te interesa la pediatría o la salud laboral, o quieres ser matrona, pero igualmente, una vez comienzas a trabajar como enfermera especialista, mueres en tu puesto de trabajo de la misma manera que cuando empezaste.
Todo lo contrario de lo que ocurre en otros países europeos, donde empiezan la carrera profesional de forma muy parecida a lo que en España consideramos la figura del auxiliar de enfermería, pero que pueden terminar su carrera con un grado de responsabilidad altísimo.
Como ejemplo comentamos el caso de Inglaterra. El mayor rango que una enfermera en Inglaterra puede llegar a tener es el de Chief Nurse Officer que es una enfermera muy experimentada tanto a nivel clínico como a nivel de gestión, que forma parte del Ejecutivo y es la principal portavoz de la enfermería.
Entre sus funciones destacan la toma de decisiones respecto a los estándares clínicos y del paciente, así como el desarrollo de políticas y procedimientos que afectan los niveles de personal. También es capaz de influir en la cultura de la organización de enfermería. La importancia de esta figura es enorme porque se hace escuchar en el Gobierno a la hora de tomar decisiones que implican a los pacientes, y ¿quién mejor para aconsejar sobre estas decisiones sino quién pasa más tiempo con ellos?
-P: ¿Cómo está la especialidad en Europa?
-R: En otros países de Europa, las especialidades proporcionan el conocimiento y la práctica para poder desarrollar completamente sus capacidades e impartir unos cuidados de excelente calidad que se recompensan con más responsabilidades, más reconocimiento profesional y más sueldo.
No se puede cubrir una plaza de UCI con un profesional de enfermería que no tenga la especialidad o al menos un año de experiencia en UCI. Si un profesional sin experiencia en UCI comienza a trabajar en este servicio, en la mayoría de países se realiza un periodo de tutorización, que por lo general dura 3 meses, antes de empezar a trabajar solos.
Imagínense la brutalidad de poner a trabajar en UCI a enfermeras que se les ha hecho una formación de uno o dos días.
via Noticias de diariomedico.... https://ift.tt/3bRzpz2