Hace tan sólo unos días que se publicó un Informe del Defensor del Pueblo que alertaba de exceso de uso de sujeciones mecánicas en los centros de menores infractores y de irregularidades en su aplicación, como falta de videovigilancia o camas articuladas. El mismo informe se congratulaba sin embargo de la instrucción 3/2018 que publicó el pasado año Instituciones Penitenciarias en referencia a las cárceles y en el que se detallaba el protocolo para aplicar sujeciones mecánicas a los presos por motivos regimentales, esto es, por problemas de alteración del orden, no por cuestiones sanitarias.
“Valoramos muy positivamente esta instrucción […] En general, la Secretaría General de Instituciones Penitenciarias ha aceptado a través de esta instrucción la práctica totalidad de las recomendaciones”, que en su día le hizo el propio Defensor del Pueblo en su condición de Mecanismo Nacional de Prevención de la Tortura, decía el informe.
También le puede interesar:
El Defensor del Pueblo alerta de la falta de personal sanitario en las cárceles

Unidad de Asistencia penitenciaria en el Hospital de Alcorcón.
Pese a ese aplauso del Defensor del Pueblo, los médicos de instituciones penitenciarias creen que la instrucción carga sobre las espaldas de los sanitarios una responsabilidad que no es en ningún caso del médico.
“Esta instrucción nos plantea un grave problema ético. Las sujeciones regimentales las ordenan las fuerzas de seguridad, no se dan por un problema clínico, pero se nos exige como médicos estar presentes y autorizarlas con un informe”, explica Carmen Hoyos, coordinadora de Sanidad Penitenciaria en la Vocalía de Administraciones Públicas de la OMC.
Según la instrucción, en concreto, hay dos tipos de sujeciones: las sanitarias (que se rigen por el propio protocolo de actuación sanitaria y sobre las que no se ha planteado problema) y las regimentales, como medio coercitivo contra un preso para impedir su fuga, violencia contra otros internos o personal o como medio represivo por no acatar las órdenes del personal penitenciario. Y en estas últimas, las regimentales, aunque la decisión de su aplicación corresponde al director del centro penitenciario, la instrucción exige la presencia de un médico y un informe médico de valoración por escrito que determine si hay impedimento clínico o no para aplicar la sujeción al preso, así como la supervisión del médico sobre el modo en el que se hace la sujeción, tal y como denuncia Hoyos.
Más de 4.700 sujeciones regimentales
La cuestión no es baladí si se tiene en cuenta que el pasado año en las cárceles españolas se produjeron 90 sujeciones con esposas y 302 con correas por motivos estrictamente sanitarios, pero hasta 3.354 sujeciones con esposas y 1.373 con correas por motivos meramente regimentales, lo que da idea del cotidiano dilema ético al que se enfrentan los médicos de penitenciarías en esta cuestión.
Esta situación ha obligado a la Comisión Deontológica de la Organización Médica Colegial (OMC) a pronunciarse sobre la participación del médico en esta clase de sujeciones no clínicas, en las regimentales, con un informe en el que claramente explica que, “si no hay una indicación médica, la contención mecánica no es un acto médico y por tanto el médico jamás debe participar, secundar o admitir su aplicación, cualesquiera que sean los argumentos invocados para ello”.

Carmen Hoyos, coordinadora de Sanidad Penitenciaria vocal de Administraciones Públicas de la OMC.
La posición de la Comisión Deontológica de la OMC detalla que “el médico no debe emitir informes o certificados de que la persona presa o detenida se encuentra en condiciones de recibir cualquier forma de tratamiento o castigo que influya desfavorablemente en su salud física o psíquica”, ni participar en procedimientos represivos que conlleven un perjuicio para la protección de la salud física o psíquica”.
Fuentes de Instituciones Penitenciarias explican ante esta polémica que la instrucción tan sólo ha recogido las recomendaciones que en su momento realizó el Defensor del Pueblo, en las que se advertía de que este tipo de sujeciones requerían un control médico precisamente para garantizar que no estaba produciéndose un perjuicio a la salud de los presos.
Desigual uso
A este problema deontológico que plantean los médicos de penitenciarías se suma en el informe del Defensor del Pueblo un desequilibrio importante en la frecuencia con la que se acude a las sujeciones. En concreto, el informe detalla que en los centros catalanes se usan con el triple de frecuencia las sujeciones con correas por motivos disciplinares que en el resto de España. En concreto, en los centros catalanes el 5,6% de los presos fue sometido a sujeciones reglamentarias con correas frente al 1,78% de presos que sufrió este trato en el resto de España.
Diezmados a la espera de las transferencias
El informe del Defensor del Pueblo sobre la situación de las cárceles volvió a denunciar la falta de médicos en los centros penitenciarios, un problema que se recrudece año a año y para el que los médicos sólo ven una solución: “Las transferencias de la sanidad penitenciaria a las autonomías para su total integración”, explica Carmen Hoyos, coordinadora de Sanidad Penitenciaria en la Vocalía de AdministracionesPúblicas de la Organización Médica Colegial.
Y es que las cifras hablan por sí solas. “Falta aproximadamente el 50 por ciento de la plantilla de médicos prevista y necesaria para poder atender los centros penitenciarios y en muy poco tiempo faltarán más.El 90% de los médicos de penitenciarias tienen más de 50 años y de esos un 35% está ya para jubilarse”, detalla Pedro Martínez, vocal penitenciaria del sindicato médico CESM.
La escasez de plantilla es tal que prácticamente se está haciendo sólo medicina de urgencias, “en lugar de un seguimiento y una atención como la que requiere y a la que tiene derecho esta población, que está privada de libertad pero no de derecho a sanidad”, dice Hoyos.
También le puede interesar:
Los médicos se fugan de las prisiones

CESM alerta de la situación de “colapso” que vive la sanidad penitenciaria.
La situación no tiene visos de cambiar porque la presión laboral por la falta de plantilla “y la enorme diferencia de salarios respecto a cualquier médico de atención primaria que cobra 1.300 euros más que uno de penitenciarias hace imposible que nadie quiera este trabajo”, critica el responsable de CESM.
No en vano, según Hoyos el pasado año “de 15 plazas de interinos que se convocaron de médicos para instituciones penitenciarias sólo se presentaron 2 personas. Debe ser el único sector de la Administración Pública en el que esto sucede”, se lamenta Hoyos. Y este año las cifras no van a mejor: de 35 plazas convocadas sólo figuraban 7 personas en la lista de admitidos, y al curso [que deben hacer los funcionarios tras aprobar la oposición] sólo acudieron finalmente cuatro personas, explica Martínez que, como Hoyos, ve en los incentivos económicos pero, sobre todo, en las transferencias a las autonomías la única tabla de salvación para la sanidad penitenciaria.
Desde el Ministerio del Interior se ha informado de que se han retomado las conversaciones con las autonomías para estas transferencias que, por el momento y pese a lo que exige la ley desde hace 16 años, sólo se han culminado en el caso de Cataluña (que tiene plenas competencias) y País Vasco (que ha recibido las de sanidad penitenciaria).
The post Sanidad penitenciaria: el médico sólo debe actuar en sujeciones clínicas appeared first on Diariomedico.com.
via Noticias de diariomedico.... https://ift.tt/2oItVTn




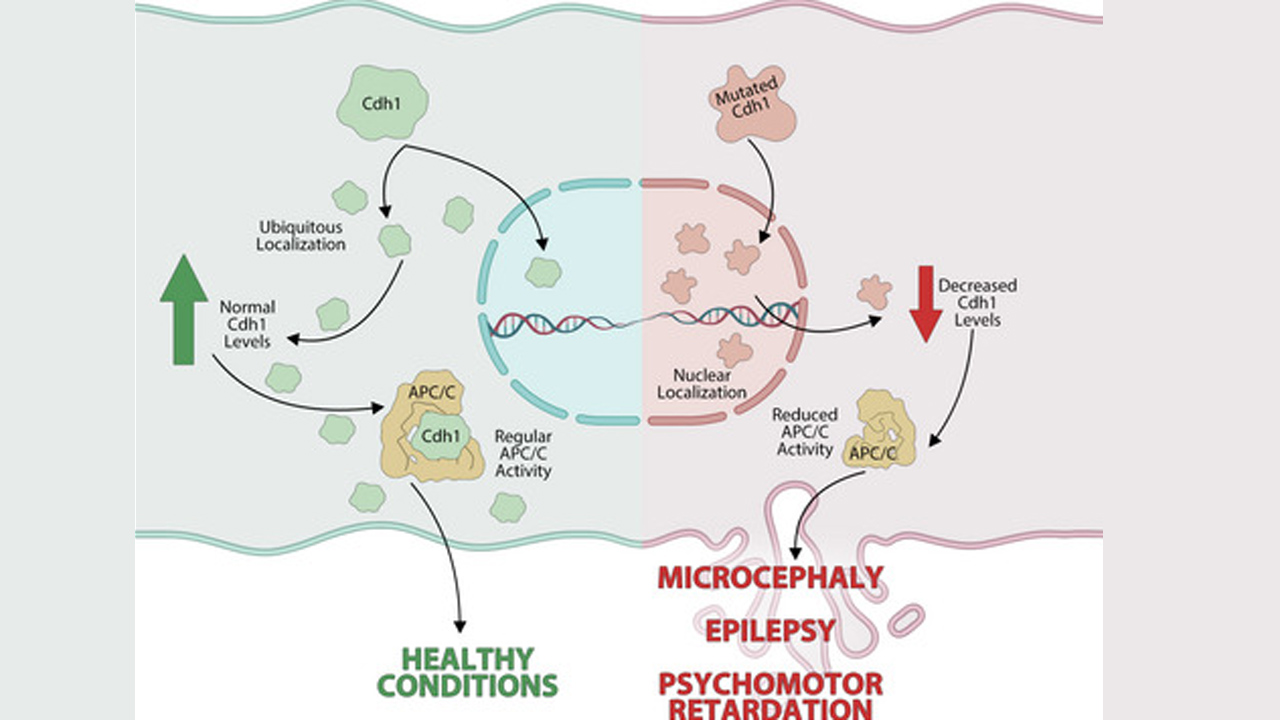

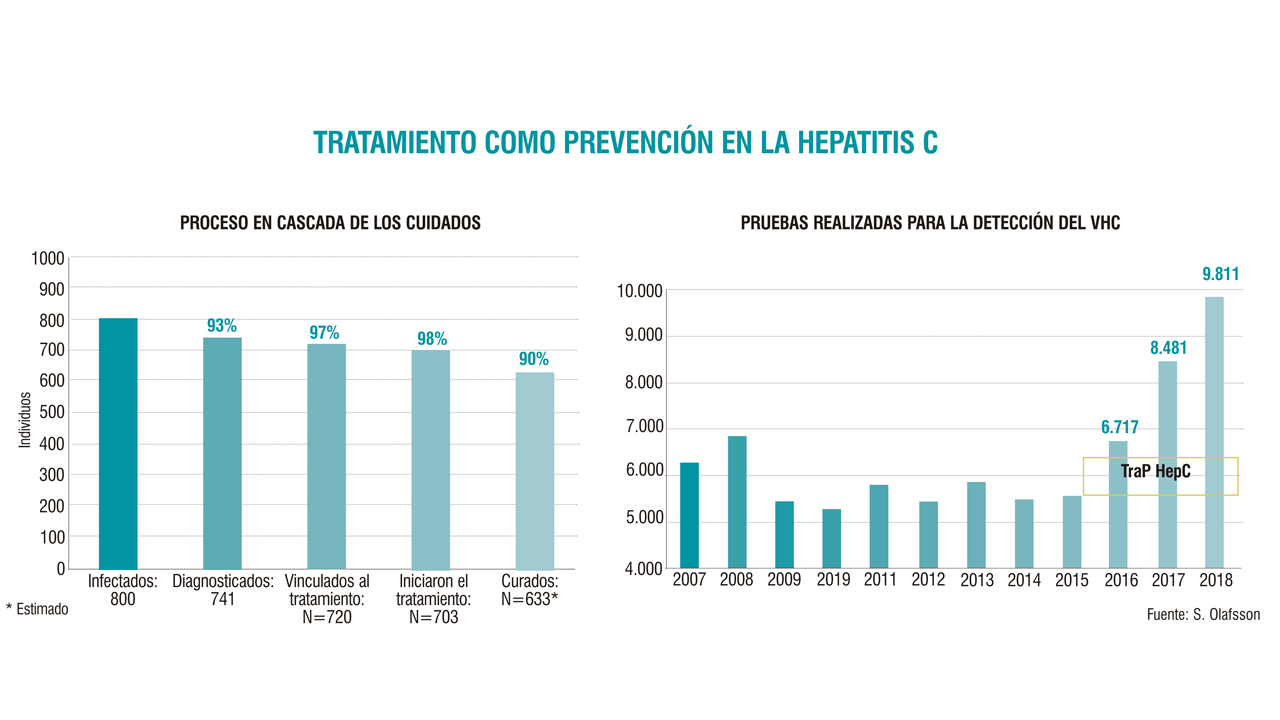 Otra de las investigadoras, la enfemera Ragnheidur Fridriksdottir, calcula que quedan unos 60-80 inviduos por encontrar y tratar. “Van a ser los más difíciles”, asegura. El protocolo especifica la necesidad de una coordinación entre especialistas en enfermedades infeciosas, hepatología y abordaje de las adicciones, así como en enfermería y atención psicosocial, pero lo que no se suele escribir en un protocolo es el requisito del entusiasmo. “Dedicamos mucho tiempo a explicar el proyecto: primero a los compañeros, y después a los pacientes. Construir esos puentes interprofesionales y las conexiones con la población ha sido lo más laborioso”, relata Fridriksdottir, mientras nos acompaña por los pasillos del hospital para enseñarnos cómo emplean el Fibroscan. El grado de fibrosis hepática no ha sido determinante en este programa, porque desde el principio se ha tratado a todos los diagnosticados, sin importar lo avanzada que estuviera la enfermedad.
Otra de las investigadoras, la enfemera Ragnheidur Fridriksdottir, calcula que quedan unos 60-80 inviduos por encontrar y tratar. “Van a ser los más difíciles”, asegura. El protocolo especifica la necesidad de una coordinación entre especialistas en enfermedades infeciosas, hepatología y abordaje de las adicciones, así como en enfermería y atención psicosocial, pero lo que no se suele escribir en un protocolo es el requisito del entusiasmo. “Dedicamos mucho tiempo a explicar el proyecto: primero a los compañeros, y después a los pacientes. Construir esos puentes interprofesionales y las conexiones con la población ha sido lo más laborioso”, relata Fridriksdottir, mientras nos acompaña por los pasillos del hospital para enseñarnos cómo emplean el Fibroscan. El grado de fibrosis hepática no ha sido determinante en este programa, porque desde el principio se ha tratado a todos los diagnosticados, sin importar lo avanzada que estuviera la enfermedad.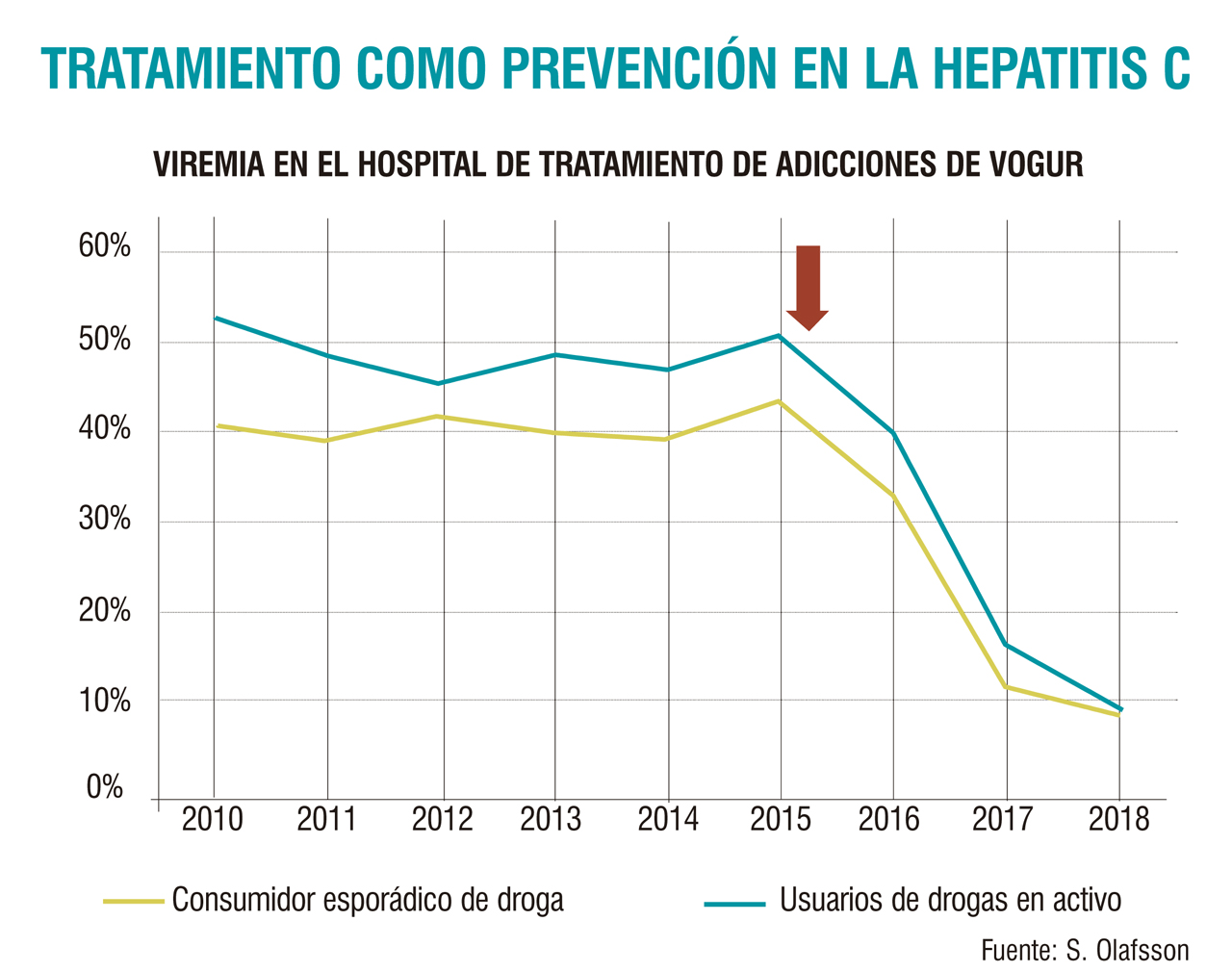 El modelo de tratamiento está basado en la enfermería, lo que se ve favorecido por una terapia muy segura y cada vez más simplificada. Vivir en uno de los países más igualitarios del mundo también se trasluce en la forma nada jerárquica de trabajar en los centros hospitalarios. “Somos un equipo multidisciplinar y el paciente no se plantea si le está atendiendo un médico o un enfermero: tiene delante al profesional sanitario que necesita en cada momento del proceso”, matiza la enfermera. Es esta figura la encargada de hacer la entrevista y realizar las pruebas de detección. “Cuando tenemos los resultados de la carga viral, podemos empezar el tratamiento, a no ser que encontremos factores de comorbilidad, tales como insuficiencia renal, que haga necesario un abordaje más específico. Pero no es frecuente,porque tratamos a una población relativamente joven”.
El modelo de tratamiento está basado en la enfermería, lo que se ve favorecido por una terapia muy segura y cada vez más simplificada. Vivir en uno de los países más igualitarios del mundo también se trasluce en la forma nada jerárquica de trabajar en los centros hospitalarios. “Somos un equipo multidisciplinar y el paciente no se plantea si le está atendiendo un médico o un enfermero: tiene delante al profesional sanitario que necesita en cada momento del proceso”, matiza la enfermera. Es esta figura la encargada de hacer la entrevista y realizar las pruebas de detección. “Cuando tenemos los resultados de la carga viral, podemos empezar el tratamiento, a no ser que encontremos factores de comorbilidad, tales como insuficiencia renal, que haga necesario un abordaje más específico. Pero no es frecuente,porque tratamos a una población relativamente joven”.