
Al inicio de la pandemia nadie se podía imaginar que las NAAT (la más conocida, la PCR) se iban a convertir en un concepto de uso generalizado. Ahora, cerca de que se cumplan dos años de la aparición del COVID-19 y con la nueva temporada de gripe, los nuevos sistemas de diagnóstico molecular point-of-care han llegado para llevar el diagnóstico fuera del laboratorio, pudiendo identificar patógenos en menos de 13 minutos1. Además, el proceso se ha simplificado hasta poder ofrecer resultados en pantalla del propio dispositivo e indicar el tipo de virus que puede haber infectado al paciente. La pandemia ha cambiado muchas cosas, entre las que se incluyen la forma en la que se diagnostican las enfermedades respiratorias y el flujo de trabajo en los laboratorios de Microbiología.
El Dr. Rafael Cantón, jefe del Servicio de Microbiología del Hospital Universitario Ramón y Cajal (Madrid), cuenta que al principio de la pandemia ni siquiera disponían de los reactivos necesarios para poder diagnosticar el coronavirus. No obstante, con la publicación de su secuencia genética pudieron rápidamente diseñar pruebas de PCR que permitieron su detección, incluso antes de la comercialización de los kits diagnósticos. Más tarde, una vez se estandarizó el proceso de diagnóstico, se enfrentaron a los problemas de falta de suministros. “La etapa peor fue el desabastecimiento de materiales, sobre todo de materiales plásticos, de reactivos, de materiales de extracción… pero eso no sucedió solo en nuestro laboratorio sino en todos los laboratorios a nivel mundial y, especialmente, en los países en los que tenemos una carencia en cuanto a fabricación de elementos que nos ayudan a hacer estas determinaciones”, comenta.

Ahora la llegada de los nuevos dispositivos, como ID NOW™ de Abbott, suponen una nueva forma de diagnosticar el COVID-19 y poder diferenciarlo de otros virus estacionales como la gripe (influenza A &B) y el virus respiratorio sincitial (VRS). Al igual que sucedió con el lanzamiento de los test de antígenos en octubre de 2020, las pruebas isotérmicas de amplificación de ácidos nucleicos están llamadas a cambiar la forma de manejar la pandemia. “De la noche a la mañana redujimos la carga asistencial que teníamos porque disminuyó el número de pruebas, pero eso nos facilitó poder volver a hacer estudios ‘de segundo escalón’, como estudios de variantes, secuenciación del virus… Los laboratorios de Microbiología nos hemos ido adaptando a las circunstancias de la pandemia”, detalla Cantón.
La gripe, un nuevo reto
Pese a que el pasado año la circulación del virus de la gripe fue baja, la flexibilización de las medidas anticovid plantea un nuevo escenario. “Existe incertidumbre acerca de la llegada y circulación de los virus gripales. Ya se ha documentado la presencia de cepas de virus de la gripe A H3N2 en nuestro país”, señala el Dr. José María Eiros, jefe del Servicio de Microbiología del Hospital Universitario Río Hortega y director del Centro de Gripe de la OMS de Valladolid, que añade: “Sabemos que la actividad de la gripe ha sido baja y moderada en el hemisferio austral, pero ello no nos exime de mantener una actitud de diagnóstico proactivo en el entorno asistencial que tenemos encomendado”.
En este contexto, los especialistas señalan la necesidad de poder realizar un diagnóstico diferencial de los diferentes patógenos (COVID-19, gripe, VRS). “Nuestra pretensión es disponer de métodos de diagnóstico específicos que permitan etiquetar los cuadros respiratorios desde el punto de vista etiológico. Sin duda las plataformas moleculares representan un gran avance”, apunta Eiros.
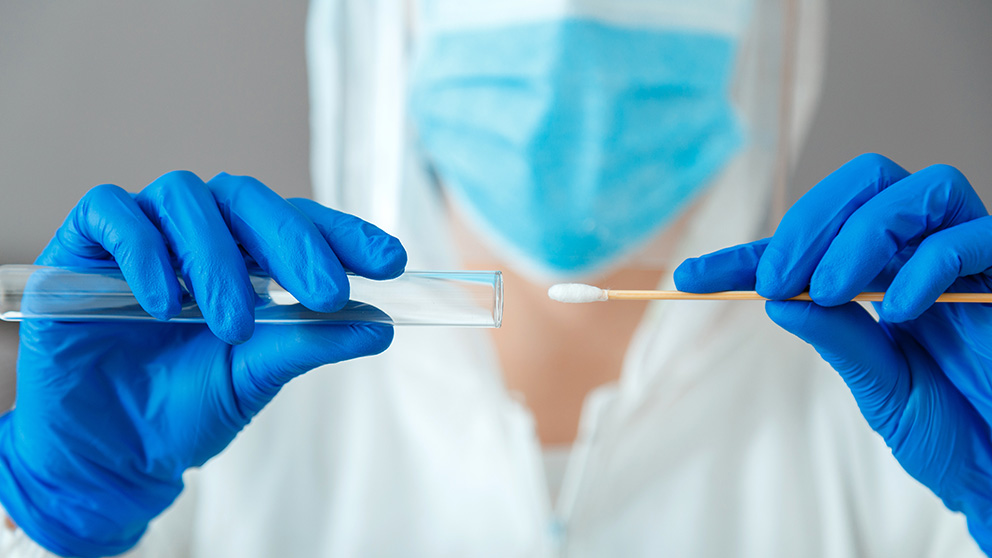
En ese mismo sentido Cantón señala que “poder diferenciar entre virus respiratorios este otoño es fundamental, no solo porque va a modificar el manejo de los pacientes, sino que va a marcar las estrategias de contención del coronavirus” puesto que, además, “los síntomas iniciales de este tipo de patologías respiratorias son indistinguibles”.
Para ello, la tecnología del sistema molecular ID NOW™ permite llevar a cabo pruebas considerablemente más rápidas que con cualquier otro método molecular, más precisas que con los procedimientos de detección rápida convencionales y de forma sencilla incluso fuera del laboratorio. Así, la prueba ID NOW™ COVID-19 produce resultados positivos en 13 minutos o incluso menos1, el dispositivo ID NOW™ Influenza A & B 2 proporciona resultados positivos en tan solo 5 minutos, con un 95% detectado en 7 minutos1 y resultados negativos en 13 minutos2; ID NOW™ Strep A 2 (para la detección del Streptococcus pyogenes, principal agente bacteriano en la faringitis) ofrece resultados positivos detectados en tan solo 2 minutos3 y resultados negativos en 6 minutos4, e ID NOW™ RSV ofrece resultados en 13 minutos o menos.
La pandemia cambió el flujo de trabajo de los laboratorios de Microbiología que ahora afrontan el reto de los virus estacionales. “El sistema de vigilancia de la gripe trasladado al ámbito asistencial puede ofertar un excelente rendimiento”, indica el jefe del Servicio de Microbiología del Hospital Universitario Río Hortega.
Referencias:
1. Krause et al., 2021. Sensitive on-site detection of SARS-CoV-2 by ID NOW™ COVID-19. medRxiv. doi.org/10.1101/2021.04.18.21255688.
2. Moore N, et al. Evaluation of the Alere™ i Influenza A & B 2 Assay. 2018 ASM Clinical Virology Symposium, West Palm Beach, FL. Poster.
3. Prospecto del producto ID NOW™ Influenza A & B 2
4. Datos en archivo del ensayo clínico de ID NOW™ Strep A 2
5. Prospecto del producto ID NOW™ Strep A 2
Este contenido ha sido desarrollado por UE Studio, firma creativa de branded content y marketing de contenidos de Unidad Editorial, para ABBOTT
On Ofrecido por ABBOTT Onvia Noticias de diariomedico.... https://ift.tt/3mAatn8


No hay comentarios:
Publicar un comentario