“Estamos ante una verdadera revolución en cuanto a nuevos tratamientos”, afirma Raúl de Lucas Laguna, coordinador del Grupo español de Dermatología Pediátrica de la Academia Española de Dermatología y Venereología (AEDV).
El desarrollo de ensayos clínicos con terapia biológica y dirigida para la psoriasis y la dermatitis atópica en la población pediátrica –hasta hace unos años, algo poco habitual- está permitiendo a los dermatólogos que tratan a niños disponer de fármacos innovadores con todas las garantías y evidencias sobre seguridad y eficacia. Si bien se cuenta con la experiencia de los ensayos y del uso compasivo, de momento, no hay indicación específica de ningún biológico en niños, pero es de esperar que llegue pronto.
Esa experiencia se ha trasladado a los especialistas en Dermatología reunidos desde el miércoles hasta hoy viernes en el 48º Congreso Nacional de la AEDV, en Bilbao.
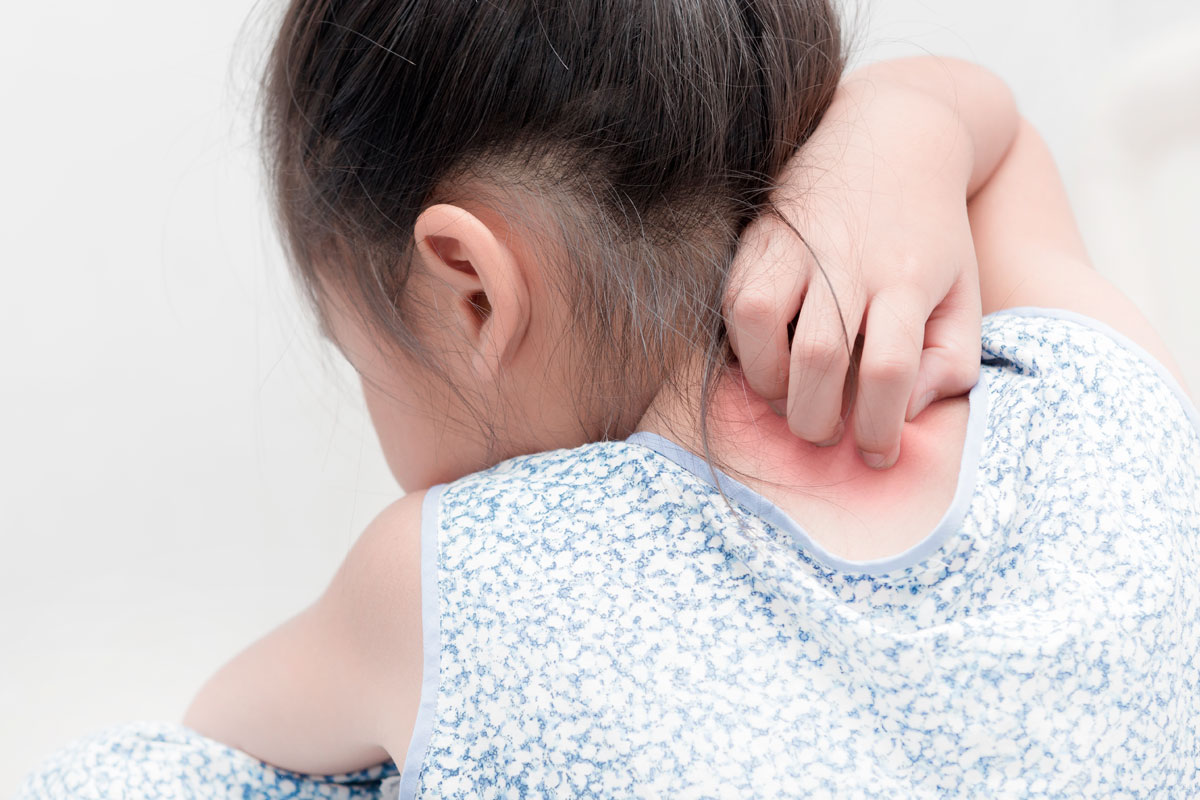
Las enfermedades inflamatorias de la piel, como la dermatitis atópica, son relativamente frecuentes entre la población pediátrica, aunque en sus formas más graves afectan solo a un 15% de los pacientes, recuerda De Lucas.
En los casos leves, apunta Marta Feito Rogríguez, del Servicio de Dermatología del Hospital Universitario La Paz, en Madrid, pueden “controlarse mediante el uso de tratamientos tópicos específicos, emolientes y productos específicos para la higiene diaria”.
El riesgo de infratratar
Para los casos de mayor gravedad quedarían los tratamientos biológicos y dirigidos. Es importante tenerlo en cuenta, expone De Lucas a DM, por cuanto a veces los niños, “por el hecho de serlo están infratratados. Hay que intentar cambiar esa actitud: no se puede mirar hacia otro lado porque sean niños”.
La falta de conocimiento y de seguridad ante la población pediátrica se encuentra entre las razones de esa ausencia de un abordaje adecuado, y esto puede repercutir en la evolución de la enfermedad.
“En pediatría es muy importante considerar que un tratamiento precoz en una enfermedad inflamatoria como la dermatitis atópica puede modificar el curso de la enfermedad. Si eres capaz de conseguir en los niños con brotes constantes que la actividad inflamatoria se reduzca durante un tiempo prolongado no es descabellado pensar que puedas conseguir que el paciente se beneficie de un tratamiento tópico o menos agresivo. Se trataría de aprovechar esa ventana de oportunidad”, afirma el dermatólogo, y, por ende, reducir comorbilidades y el impacto psicológico y familiar de la enfermedad.
Genodermatosis
Además de patologías cutáneas inflamatorias, un gran campo de trabajo en la dermatología pediátrica es la genodermatosis.
La investigación persigue “tener categorizados genéticamente a todos nuestros pacientes”, recuerda De Lucas, con la idea de que al conocer la vía metabólica que regula el gen implicado en la patogenia, “se abre una posibilidad terapéutica”.
Junto a la posibilidad de desarrollar nuevas moléculas que se dirijan a ese gen, también se plantea el reposicionamiento de fármacos ya disponibles, “de forma que se pueden tratar enfermedades que antes se consideraban incurables, como es el caso de selumetinib en neurofibroma y alpelisib para los síndromes de sobrecrecimiento y patología vascular”. Asimismo, para epidermólisis ampollosa, en el Hospital La Paz, como centro de referencia de esta enfermedad, están explorando la eficacia de la terapia con células madre.
‘Piel de mariposa’
La patología, pese a que se conoce conmúnmente con el evocador nombre de “piel de mariposa”, es una de las más graves de las dermopatías: conlleva una notable fragilidad cutánea en los pacientes durante su infancia y que mantienen a lo largo de su vida; además, este tipo de afectaciones pueden perjudicar a las mucosas y alterar la alimentación.
De Lucas, jefe de Sección de Dermatología Pediátrica en La Paz, presenta en el congreso un ensayo doble ciego con un fármaco tópico (oleogel s10), derivado de la corteza de abedul, “que mejora el dolor y acorta la evolución de las heridas”.
También aporta nuevos datos sobre el tratamiento con células madre mesenquimales derivadas de médula ósea de donante emparentado infundidas por vía intravenosa en nueva pacientes, y“estamos explorando el uso de toxina botulínica para mejorar las formas simples en manos y piel; con antifibróticos para prevenir la lesión fibrótica, y, de forma pionera, la inmunoterapia (inhibidores de checkpoint) para el carcinoma epidermoide”.
via Noticias de diariomedico.... https://ift.tt/3oj8pB1


No hay comentarios:
Publicar un comentario