El confinamiento y quizá la llegada del verano, aunque el efecto del calor y los rayos solares sobre el SARS-CoV-2 se sigue discutiendo, contribuyeron a frenar la primera ola pandémica. Pero como algunos ya habían pronosticado, una apertura precipitada, la relajación de las medidas de protección y la llegada del otoño traerían una segunda ola. La evolución genética del coronavirus era otro factor que podría modificar el curso de la pandemia.
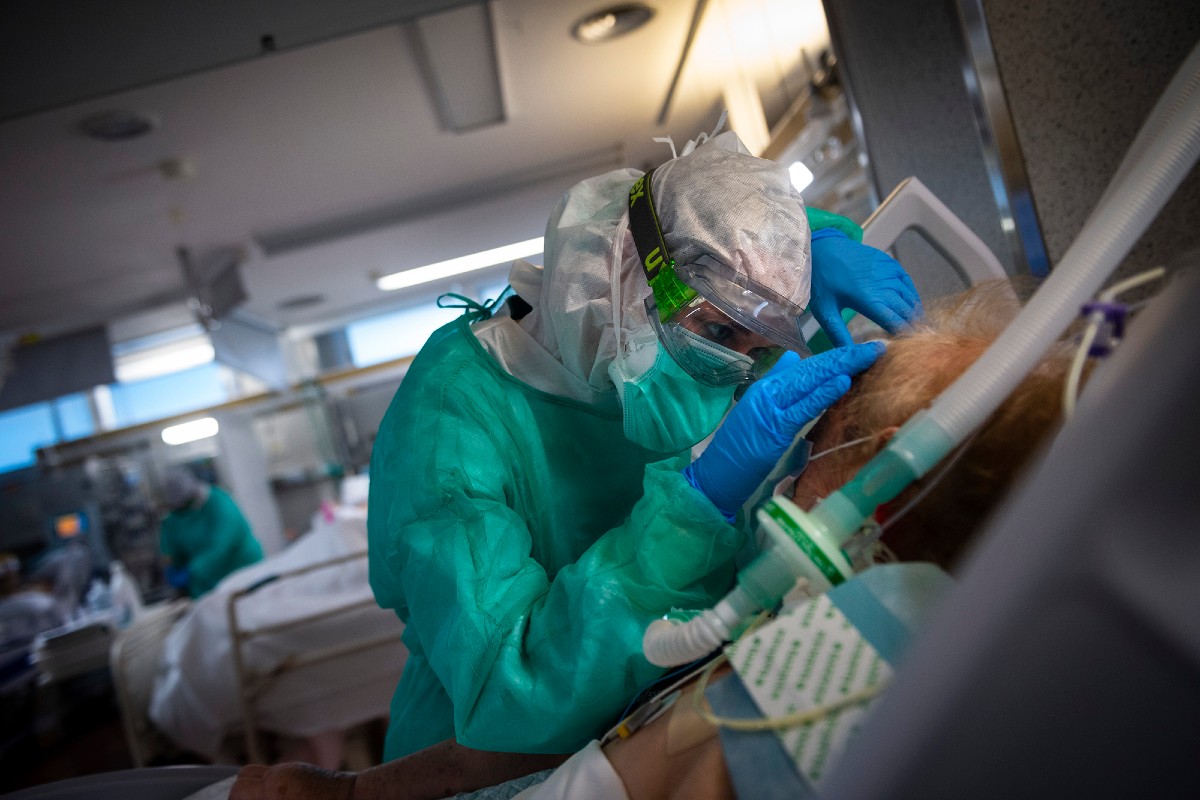
¿Se han visto diferencias clínicas entre los afectados por una y otra oleada? Esa es la pregunta que se han hecho varios equipos mundiales, entre ellos el del Hospital San Juan, de Reus (Instituto de Investigación Sanitaria Pere Virgili, Universidad Rovira i Virgili). En su análisis, que se acaba de prepublicar en medRxiv, el ReusCovid Study Group ha comparado datos de pacientes de dos periodos: 204 hospitalizados entre el 15 de marzo y el 30 de junio, correspondiente a la primera ola, y 264 ingresados entre el 1 de julio y el 15 de octubre en el hospital de Reus.
Para empezar, los de la segunda ola eran algo más jóvenes (58 ± 26 frente a 67 ± 18 años). También ha habido más niños ingresados de 0 a 9 años: 21 en la segunda ola, 12 de ellos bebés menores de 1 año, frente a solo dos en la primera; y se han registrado más ingresos de embarazadas y puérperas, aunque tanto en niños como en éstas el curso de la infección no ha sido muy grave. Los autores apuntan al papel del contacto familiar en la transmisión del virus, y seguramente a la vuelta al colegio.
La segunda ola provocó asimismo un número mayor de ingresos en los Servicios de Ginecología, Pediatría y Urgencias, y menos en Medicina Interna y UCI. La duración de la hospitalización fue menor en la segunda ola: 14 ± 19 frente a 22 ± 25 días. Hubo 49 muertes durante la primera y 35 durante la segunda, por lo que la tasa de letalidad disminuyó del 24,0 al 13,2%. Los que murieron en la segunda ola eran mayores que los de la primera: 83 ± 10 frente a 78 ± 13 años.
Síntomas y tratamientos
Los signos y síntomas más frecuentes en ambas oleadas fueron fiebre, disnea, neumonía y tos, y las comorbilidades más relevantes, enfermedades cardiovasculares y neurológicas y diabetes de tipo 2. Los de la segunda ola presentaron mayor frecuencia de vómitos, astenia, dolor abdominal, rinorrea e insuficiencia renal aguda, y menos tos y escalofríos, es decir, más disfunciones renales y síntomas gastrointestinales, y fueron tratados con mayor frecuencia con ventilación mecánica no invasiva y corticoides, y con menor frecuencia con ventilación mecánica invasiva, oxigenoterapia convencional y anticoagulantes. No hubo diferencias significativas en la frecuencia de enfermedades crónicas.
En cuanto a los factores de riesgo asociados a la mortalidad, el análisis de regresión múltiple muestra que la mayor edad y la presencia de fiebre, disnea, síndrome de dificultad respiratoria aguda, diabetes y cáncer se asociaron con una mayor mortalidad en la primera ola, mientras que la edad, el sexo masculino, el síndrome de dificultad respiratoria aguda y enfermedades neurológicas tuvieron más relevancia en la segunda. “Podría ser un reflejo de un mejor manejo de los pacientes con cáncer y diabetes”, indican.
Los autores del análisis, encabezados por los internistas Simona Iftimie y Antoni Castro, explican que el cumplimiento deficiente de las pautas de distanciamiento social por parte de los jóvenes podría haber facilitado el contagio en niños y jóvenes sanos en la segunda ola. Esa disminución de la edad de los pacientes está dando como resultado una disminución en la tasa de letalidad. También por eso menos pacientes requieren ahora asistencia respiratoria mediante métodos invasivos de ventilación mecánica.
La mejora en los resultados se relacionaría asimismo con el hecho de que el sistema de salud en nuestro país, como en muchos otros, está ahora mejor preparado. “Tenemos más experiencia y mejores regímenes de tratamiento, y realizamos más pruebas diagnósticas, lo que permite detectar precozmente los casos graves”, afirman.
En este sentido, durante el segundo período los pacientes fueron tratados más frecuentemente con dexametasona, como propuso el estudio Recovery, y la hidroxicloroquina y el lopinavir-ritonavir han sido sustituidos por remdesivir y tocilizumab, que varios estudios han informado de que son más efectivos para prevenir la muerte y acortar la duración de la estancia hospitalaria.
Otro factor que pudo haber contribuido a la disminución de la tasa de letalidad es la mejora de las condiciones ambientales, como un clima más cálido (en los meses estudiados por el equipo de Reus) y menos contaminación de las ciudades que habría dificultado la transmisibilidad del SARS-CoV-2.
¿Virulencia atenuada?
El estudio de Reus coincide con otro publicado en Journal of Infection con datos de 327 hospitales del Registro Covid-19 de Japón, a cargo del equipo de Sho Saito, del Centro Nacional de Control de Enfermedades. Compararon 3.833 pacientes ingresados entre el 26 de enero y el 31 de mayo con 1.361 ingresados entre el 1 de junio y el 31 de julio. La segunda oleada tuvo una proporción menor de casos graves (12,0% vs 33,1%), con hospitalizaciones más cortas. Los pacientes de la segunda ola tendían a ser más jóvenes (edad media de 37 frente a 56 años), fueron trasladados con menos frecuencia de otros hospitales (3,8% vs 15,0%) y eran menos propensos a comorbilidades como las enfermedades cardiovasculares (1,9% vs 5,9%) y cerebrovasculares (1,8% vs 6,1%). En consecuencia, la mortalidad pasó del 7,3% al 1,2% en la segunda ola.
Un estudio de cohortes entre 166 sanitarios de Massachusetts distribuidos en dos periodos y publicado en noviembre en Pathogens and Global Health proporcionaba “apoyo epidemiológico adicional para la hipótesis de una posible virulencia atenuada, pues los casos infectados más tarde son, en promedio, menos graves”. Es posible, sugieren, que el distanciamiento y las mascarillas hayan llevado a una menor inoculación -carga viral- entre los infectados, mientras que otro estudio de la Universidad italiana de Bérgamo añadía el posible efecto de la protección cruzada entre las dos oleadas.
La menor agresividad vírica ya la había observado, incluso dentro de la primera ola, el grupo de Fabio Angeli, del Instituto Clínico Maugeri y de las universidades italianas de Insubria y Pavía, comparando los datos del norte de Italia entre el 1 de marzo y el 13 de abril y entre el 14 de abril y el 12 de mayo. Según informan este mes en European Journal of Internal Medicine, se detectó una reducción de la gravedad clínica de los pacientes hospitalizados.
Como apuntaba el estudio de Reus, la menor edad de los pacientes es una razón de peso para ese descenso de la mortalidad. En octubre, PLoS One publicó un análisis de varias universidades de Estados Unidos, en el que, entre 19.320 casos positivos, la edad media era de 40,8 años en marzo-abril frente a 35,8 en junio-julio. La tasa de positividad de los menores de 50 años aumentó en esos periodos del 6,0 al 10,6% y para los mayores de 50 disminuyó del 6,3 al 5,0%.
Los frutos de la experiencia
Hace un mes, el Instituto para la Evaluación y Medición de la Salud de la Universidad de Washington informaba de que en Estados Unidos la covid-19 mata en esta segunda fase a alrededor del 0,6% de las personas infectadas en comparación con el 0,9% de la primera. El instituto de Seattle, una fuente influyente de pronósticos covid-19, añadía que la tasa de mortalidad es peor en las comunidades con altos niveles de obesidad. Su análisis de las tasas de mortalidad estandarizadas por edad extraído de más de 300 encuestas concluía en una disminución del 30% desde marzo, aunque en el país seguían creciendo las infecciones y hospitalizaciones. Sus previsiones apuntaban a 439.000 muertes acumuladas en Estados Unidos para el 1 de marzo de 2021, y un pico de muertes diarias a mediados de enero a 2.200.
“¿Por qué las cifras de muertes parecen estar cayendo ahora?”, se preguntaban hace un mes en la revista Nature. La tasa de mortalidad en personas en cuidados intensivos ha bajado al 30%, y para las personas con respiración asistida en un 45-50%. La tendencia es mundial. “Los pacientes tienen ahora más posibilidades de salir con vida”, decía el intensivista Derek Angus, de la Universidad de Pittsburgh en Pensilvania.
Más que grandes avances o hallazgos médicos, la experiencia arduamente ganada y una mejor comprensión de cómo usar los fármacos explican parte de estas reducciones. Pequeñas cosas que pueden suponer grandes victorias. Aun así, las muertes, sobre todo de personas mayores, no cesan, con tasas de letalidad de casi el 30% en los mayores de 80 años. Hasta la llegada de las vacunas, evitar la transmisión es la única manera de parar la sangría.
Equipos de todo el mundo están empezando a publicar comparaciones entre los ingresados en los primeros meses y los hospitalizados en el otoño. Off José R. Zárate Microbiología y Enfermedades Infecciosas Offvia Noticias de diariomedico.... https://ift.tt/37js0bO


No hay comentarios:
Publicar un comentario